fertőző betegségek
|
Azt mindenki tudja, hogy a rendszeres alkoholfogyasztás májelégtelenséget okoz. De még a következők a leggyakoribbak.
Anaemia A mértéktelen ivászat okozhatja azt is hogy az oxigént szállító vörös vértestek száma abnormálisan lecsökken. Ezt az állapotot nevezzük anaemiának (avagy vérszegénységnek). Ennek különféle jelei lehetnek például a fokozott fáradtság, a lélegzet rövidsége és szaporasága, fejfájás.
Rák Kutatók szerint a rendszeres alkoholfogyasztás növeli a rák kockázatát. A veszély akkor áll fenn, mikor a test átalakítja az alkoholt acetaldehiddé, ami egy potenciális rákkeltő anyag. Az alkohol számos szervet fenyeget rákkal, ilyen a száj, a torok, a máj és a mell és az emésztőszervek. A rák kialakulásának veszélye viszont sokkal nagyobb azoknál az embereknél, akik isznak, és dohányoznak is.
Kardiovaszkuláris betegség A mértéktelen ivászat következtében a vérlemezkék összeállhatnak, és vérrögöket képezhetnek. A vérrögök szívrohamot és agyvérzést okozhatnak. Kutatások igazolták, hogy azoknak az embereknek, akik már átestek egy szívrohamon, és rendszeresen alkoholt fogyasztanak, 50%-al magasabb az elhalálozási arányuk, mint egyébként. A kemény ivászat cardiomyopathiát okozhat, ami azt jelenti, hogy a szív izmai legyengülnek, olyannyira hogy szívritmuszavar keletkezik, ami halálos veszélyt jelenthet.
Májzsugorodás Az alkohol mérgező anyag, ami közvetlenül a májon fejti ki kártékony hatásait, roncsolja a májszöveteket, melynek következtében a máj annyira megsérül, hogy képtelen lesz a működésre. Erre a betegségre úgy tűnik, hogy a nők érzékenyebbek a férfiaknál.
Szellemi leépülés Ahogy öregszünk, elménk fokozatosan leépül (tíz évente 1.9 százalékkal zsugorodik az agy). Ezt normálisnak tartják, viszont azoknál az embereknél, akik rendszeresen isznak, ez a folyamat nagymértékben gyorsabb. Az alkohol károsítja az agy egyes részeit, ezért a gyakori, rendszeres, nagymértékű ivászat emlékezet kimaradáshoz, és szellemi leépüléshez vezet.
Depresszió Ismert, hogy a kemény ivászat gyakran társul depresszióhoz, viszont kérdéses az, hogy melyik volt előbb? A depresszió vagy az ivászat? Gyakori az, hogy az emberek azért fordulnak az alkoholhoz, hogy enyhítsék érzelmi fájdalmukat. Viszont egy kutatás szerint ez a feltevés fordítva is igaz. Sokan az alkohol miatt esnek depresszióba. A kutatás azt is kimutatta, hogy ez a fajta depresszió elmúlik, ha abbahagyjuk az ivászatot.
Epilepszia A kemény ivászat epilepsziát okozhat azoknál az embereknél is, akik nem hajlamosak az epilepsziára.
Köszvény Ez egy igen fájdalmas betegség. A köszvény annyit jelent, hogy az ízületekben húgysav kristályok képződnek, ezáltal a végtagok mozgatása rettenetesen fájdalmas lesz. Noha a köszvényre való hajlam öröklődik, kiderült, hogy az alkohol is hatalmas szerepet játszik a betegség kialakulásában.
Magas vérnyomás Köztudott tény, hogy az alkohol növeli a vérnyomást. Az alkoholtól az erek fala merevebb és kevésbé ellenállóbb lesz. A magas vérnyomás hosszútávon számos betegséghez vezethet, pl vesebetegség, szívinfarktus, agyvérzés.
Fertőző betegségek Az alkohol hosszútávon gyengíti az immunrendszert, ennek következtében háromszor könnyebben kapunk el fertőző betegségeket, beleértve az STD-ket is. Ebben az is nagymértékben szerepet játszik, hogy alkoholos befolyás alatt hajlamosak vagyunk szexuális kalandokba bocsátkozni.
Idegsérülések A kemény ivászat egyfajta ideggyengeséget (alkoholos neuropathia) okozhat, ami extrém esetekben olyan érzést válthat ki, mintha gombostűkkel szurkálnának a test különböző pontjain. Mindemellett izomgyengeséget, inkontinenciát (vizeletvisszatartási nehézség), merevedési zavart is okoz.
Hashártyagyulladás Az alkohol irritálja a gyomrot. Ilyenkor gyomorhurut alakulhat ki, melynek következtében begyulladhat a hasnyálmirigy. A krónikus hashártyagyulladás hatással van az emésztésre, gyakori hasfájást és állandó hasmenést okozva.
Forrás: kamaszpanasz, webbeteg.hu
Mára a baktériumok lényegében bekerítették az emberiséget: belátható időn belül hatástalanná válhat az összes baktériumellenes gyógyszer, a fejlesztésben, pedig egy évtizedes lemaradás alakult ki.
1967-ben az Egyesült Államok tiszti főorvosa bejelentette: a védőoltásoknak és az antibiotikumoknak hála, az emberiség végső győzelmet aratott a fertőző betegségek felett, és ideje minden erőnket a rák elleni küzdelemre összpontosítani. Valóban kevés gyógyszercsoportnak köszönhet annyit az emberiség, mint az antibiotikumoknak. Használatuk nyomán számos rettegett és pusztító kór eltűnt vagy futó kellemetlenséggé szelídült, a fertőző betegségek, pedig összességükben jelentősen hátraszorultak a fejlett világ halálozási statisztikáiban. Járványügyi szakemberek legsötétebb próféciái
Ezek közül nem is az egyes egyéneket érintő potenciális egészségkárosodások - például gyógyszerallergiák vagy a természetes baktériumflóra egyensúlyának felborulása - a legriasztóbbak, bár ezek jelentősége sem elhanyagolható. Sokkal nyugtalanítóbb és a társadalom egészét érintő probléma az antibiotikumoknak ellenálló baktériumtörzsek térhódítása. E "szuperbaktériumok" egyre inkább kitörnek a kifejlődésük melegágyául szolgáló kórházi környezetből, és talán csak idő kérdése, hogy világméretű pusztítás képében teljesítsék be a járványügyi szakemberek legsötétebb próféciáit. Rezisztens törzsek évmilliók óta léteznekAz antibiotikumok diadalmenete a II. világháború után kezdődött (az előzményekről lásd keretes írásunkat). A penicillint úgy vették, mint a cukrot - szó szerint, hiszen az USA-ban évekig nem is volt vényköteles. Az iparág robbanásszerűen fejlődött, évről évre új vegyületekkel álltak elő a gyógyszergyárak, az 1950-es évek elejétől pedig az antibiotikumok alkalmazását kiterjesztették a tenyészállatokra: a szereket a takarmányhoz keverve jelentős hozamnövekedést vártak a vágóállatokat pusztító fertőző betegségek leküzdésétől. A penicillin felfedezője, Alexander Fleming már egy 1945-ös sajtóinterjúban előrejelezte, hogy az antibiotikumok gátlástalan használata nyomán a szereknek ellenálló baktériumtörzsek fognak feltűnni. Jóslata a vártnál is hamarabb beigazolódott: 1946-ban már betegek sokaságából izoláltak penicillinrezisztens baktériumokat. A jelenség nemcsak logikus, de egyenesen elkerülhetetlen: az antibiotikumok olyan erős szelekciós nyomást gyakorolnak a kezelt baktériumokra, hogy szabályosan kikényszerítik a kezelést túlélő genetikai változatok kifejlődését. Ráadásul rezisztens baktériumok már jóval az ember előtt is léteztek: a penicillint és rokonait hatástalanító béta-laktamáz enzim bizonyíthatóan legalább tízmillió éves, amerikai kutatók pedig egy, a külvilágtól több mint 2 millió éve elzárt barlangrendszerben nagyszámú baktériumkolóniát azonosítottak, amelyek rezisztensek egy sor emberi gyógyításban használt antibiotikummal szemben. Ez nem meglepő, hiszen a baktériumok évtízmilliók óta használják ezeket a vegyületeket egymással vívott harcaikban, és a támadóknak egyben az ellenszert is ki kellett fejleszteniük, különben saját magukat is megmérgezték volna. Ugyanakkor a rezisztenciáért felelős gének ősi volta az emberiség számára azt a kényelmetlen üzenetet hordozza, hogy bármilyen új antibiotikummal rukkolnak is elő a gyógyszergyárak, ha az csak egy kicsit is hasonlít a természetben előfordulókhoz, már az első tabletta lenyelésekor ott várakozik a Föld valamely szegletében egy annak ellenálló mikroba. Fegyverkezési versenyAhányféle módon próbálja az ember kicselezni a baktériumokat, ők annyiféleképpen térnek ki a csapások elől. Ha az őket védő sejtfal felépítését gátolják a kutatók, a baktériumok megváltoztatják sejtfaluk szerkezetét. Ha fehérjéik vagy DNS-ük szintézisét blokkolják, olyan enzimváltozatokkal állnak elő, amelyekhez a gyógyszer nem képes hozzákötődni. Megelőző csapásokat is előszeretettel alkalmaznak: sokan rendelkeznek olyan enzimekkel - mint pl. a fentebb említett béta-laktamázzal -, amelyek lebontják az antibiotikumot, mielőtt hatását kifejtené; megint mások pumpafehérjéket működtetnek, amelyek eleve kitessékelik a gyógyszert a baktériumsejtből. A legarcátlanabb baktériumok egyenesen élelemnek tekintik az eléjük vetett mérget. A helyzetet nagyban súlyosbítja, hogy a rezisztenciáért felelős gének leggyakrabban ún. mobilis genetikai elemeken csoportosulnak. Ezeket a baktériumok nemcsak utódaiknak, hanem szinte bármilyen útjukba eső baktériumnak képesek átadni, az sem szükséges, hogy a partner azonos fajú vagy közeli rokon legyen. Ez a fajta információáramlás, amelyet a tudósok horizontális géntranszfernek neveznek, a rezisztencia-gének szédületes sebességű terjedését teszi lehetővé. Ez azt is jelenti, hogy a rezisztencia akadály nélkül terjedhet állati kórokozókról az emberiekre, hiszen ezek gyakran egymás közeli rokonai. Márpedig a tenyészállatok nem-terápiás, hozamnövelési céllal történő antibiotikum-kezelése - ami az USA-ban mindmáig gyakorlat, és az EU-ban is csak 2006-ban tiltották be véglegesen - tömegével termelte ki a legváltozatosabb szerekkel szemben rezisztens törzseket, különösen azért, mert az ilyenkor alkalmazott viszonylag alacsony dózisok kifejezetten kedveznek az újabb genetikai változatok megjelenésének és szétterjedésének. Ráadásul a mobilis genetikai elemeken legtöbbször több rezisztenciagén is található, így egyetlen génátadási esemény egyszerre több gyógyszerrel, gyógyszercsaláddal szemben teszi ellenállóvá a befogadót. Felelőtlen túlhasználatMára lényegében az emberiséget a baktériumok bekerítették. Az 1960-as évek óta egyre szaporodó ütemben tűnnek fel az egy-egy antibiotikumcsaládra érzéketlen baktériumtörzsek, újabban pedig egyre-másra ütik fel a fejüket a többféle, szélsőséges esetben valamennyi ismert antibiotikummal szemben rezisztens kórokozók. Egy ilyen "szuperbaktériummal" való találkozás - különösen egy legyengült, fertőzésre fogékony szervezet számára - a halálos ítélettel lehet egyenértékű. Míg a legismertebb ellenálló baktériumtípusok, mint a Staphylococcus aureus penicillinre, meticillinre vagy vankomicinre érzéketlen változatai eleinte csak kórházakban okoztak járványokat (ahol a legtöbb antibiotikum fogy, és ahol sok beteg ember van összezárva), ma már nem ritka, hogy amúgy egészséges emberek bőrfertőzéseiből is rezisztens törzseket izolálnak. A kialakult helyzetért távolról sem csak az állattenyésztők okolhatók. Amint arra november 18-án az európai antibiotikum-nap alkalmából tartott sajtótájékoztatón az ÁNTSZ szakértői is felhívták a figyelmet, az antibiotikumok felelőtlen túlhasználatában a legnagyobb felelősség az orvosokat terheli. Rendkívül gyakori jelenség, hogy vírusok okozta - jellemzően felső légúti - fertőző betegségeket az orvosok felületes diagnózis alapján, indokolatlanul antibiotikummal kezelnek. Bár egyes esetekben a kórokozó azonosítása csakugyan problematikus, akad, aki a tünetek alapos áttekintése nélkül, esetleg a felülfertőződéstől, szövődményektől tartva a teljesen egyértelmű vírusfertőzésekre is antibiotikumot ír - holott köztudott, hogy az antibakteriális szerek a vírusokkal szemben teljességgel hatástalanok. Persze a pácienseknek is van szerepük. Némelyikük szinte kiköveteli a receptet, hiába próbálja győzködni az orvos, hogy a náthája pár napon belül magától is elmúlna. A legrosszabb, ha a beteg a saját szakállára kezeli magát az otthon így-úgy elfekvő, például másnak felírt antibiotikummal, vagy épp ellenkezőleg: amikor már jól érzi magát, a kellős közepén abbahagyja az orvos által előírt kúrát. Mind a felesleges antibiotikum kapkodás, mind az indokolt, ám időnek előtte félbeszakított kezelés nagyon kedvez a rezisztens baktériumok kialakulásának. Kitörési lehetőségekAz ÁNTSZ szakemberei - az USA és az EU szakmai állásfoglalásaival egybehangzóan - mindenekelőtt az antibiotikumok jóval felelősségteljesebb használatára szólítanak fel orvosokat és betegeket egyaránt. Abban nem igazán lehet reménykedni, hogy a most piacon lévő, a rezisztencia miatt fokozatosan elértéktelenített antibiotikumok helyébe a közeljövőben újak lépnek. A nagy gyógyszer gyártók ugyanis majdhogynem letettek az antibiotikumok fejlesztéséről - részben a rendkívül nehezen megugorható engedélyezési követelmények miatt, részben mert forrásaikat a profitábilisabb, nagyobb betegcsoportnak eladható szerek, például a koleszterinszint- vagy vérnyomáscsökkentők fejlesztése felé csoportosították át. Most meg már szinte késő észbe kapni: a ma legígéretesebb gyógyszerjelöltjei is leghamarabb tíz év múlva kerülhetnek a polcokra. Amíg ezt az évtizedes "fejlesztési rést" a gyógyszeripar át nem hidalja, a biológusoknak más megközelítések után kell nézniük. Egyesek szerint a baktériumok génállományában kellene kutakodni antibiotikum gyártó enzimek után. Mások szerint érdemes teljesen elfordulni az antibiotikumoktól, és olyan, gyökeresen más - bár a kutatás számára nem ismeretlen - terápiás módokkal próbálkozni, mint a baktérium gátló ellenanyagokkal operáló immunterápia vagy a baktériumokat pusztító vírusok, a bakteriofágok bevetése. A legjobban talán az lenne, ha minden lehetséges irányban elindulnának a kutatások, hiszen az óra egyre hangosabban ketyeg, és az idő nem az emberiségnek dolgozik.
Forrás: origo.hu
További cikkeink:
Egy új elmélet szerint a minden emberben megtalálható ős-DNS okozhatja a rákot. Az ősi, archaikus makromolekulák vizsgálata közben kiderült, hogy évmilliókkal ezelőtt, az első sejtekben a DNS nem öregedett, az ősi sejtek értek, szaporodtak, de nem haltak meg. Az évmilliós fejlődés során az ősi gének mutálódtak, és a többsejtű szervezetek ”rendőrállamának” szolgálatába kellett állniuk. Ezek az elnyomott DNS-ek máig próbálják visszanyerni korábbi állapotukat, amikor korlátlanul szaporodhattak. Halálos régiségek?Ezen elmélet alapján a rák nem betegség, hanem visszaalakulás. Így a rák keletkezésének legfőbb okai a különböző fertőző betegségek, gyulladások és epigenetikai tényezők, amelyek bizonyos RNS molekulákon keresztül aktiválják a rák-géneket. Ha a ”fiatalabb” gének, amelyek addig elnyomták az ősi géneket, valami miatt elromlanak, bekapcsolódhatnak azok a tumorért felelős ősi gének, amelyet addig a magasabban fejlett gének kikapcsolva tartottak. Ez az elmélet optimizmusra ad okot, hiszen az ősi mechanizmusok száma véges, hiszen ha a rák evolúciós értelemben nem fejlődik, a baktériumokkal ellentétben nem tanulhat meg védekezni a gyógyszerekkel szemben. Az ősi gének RNS-szabályozási útvonalainak megismerésével ezeket a bizonyos ősi géneket a jövőben ki lehet kapcsolni a betegekben, ami a személyre szabott orvoslás felé mutat.
Forrás: videoklinika.hu
További cikkeink:
Mint a Magyar Tudományos Akadémia honlapján olvasható, kellően stabil tárolás szükséges ahhoz, hogy a sejtek nemzedékei változatlanul továbbadják a genetikai információt. Az örökítőanyag, a nukleinsavak és főként a DNS azonban kémiailag meglehetősen instabil, sérülékeny molekulák, és ez az instabilitás élettani körülmények között is megjelenik. A DNS nem csupán külső rákkeltő hatásokra, hanem a sejt normál működése során is sérül. Ezek a sérülések a sejt hibás működéséhez vagy akár halálához is vezethetnek. Az evolúció során olyan javító mechanizmusok alakultak ki, amelyek megvédik a sejtet az örökítőanyag károsodásának súlyos következményeitől. Élettani körülmények között a leggyakoribb meghibásodás a citozin nevű molekula úgynevezett dezaminálása. Ez egy igen egyszerű kémiai reakció, amelynek során a DNS-ben citozinból uracil képződik. Míg az uracil nevű molekula az RNS alapvető építőeleme, addig a DNS-ben nemkívánatos hatásokhoz, mutációkhoz vezethet. Az enzimológiai intézet által vizsgált dUTP-áz (dezoxiuridin-trifoszfatáz) enzimcsalád gátolja az uracil DNS-be való beépülését. A kutatók eredményei szerint az enzimfunkció eltűnése több élőlényben bizonyítottan letális következményekkel jár. Az enzimcsalád esszenciális volta ellenére Vértessy Beáta és kutatócsoportja mégis a javító enzim működésének gátlását próbálja elérni. Ez a preventív mechanizmus elsősorban azoknak a sejteknek az esetében fontos, amelyekben aktív DNS-szintézis folyik, ugyanis a felnőtt, kifejlett élőlényben a sejtek túlnyomó többsége már nem szaporodik. A kutatók az enzimcsalád gátlása révén képesek elpusztítani az aktívan szaporodó sejteket: ilyenek a rákos sejtek, a vírusok által megtámadott sejtek, vagy a tuberkulózis és a malária kórokozói. Amennyiben sikerül pontosan megismerni a dUTP-áz enzimet, képesek lesznek a működését is gátolni és ezáltal azonosítani a gyógyszerjelölt-molekulákat. A Mycobacterium tuberculosis esetében már három olyan molekulacsaládot is találtak az intézet kutatói, amelyek specifikusan és hatékonyan gátolják a kórokozó dUTP-áz enzimjét. A magyar kutatók legújabb eredményeit ismertető tanulmányt az amerikai Nemzeti Tudományos Akadémia hivatalos folyóirata, a PNAS (Proceedings of the National Academy of Sciences) tette közzé.
Forrás: MTI, vital.hu
|
|
|
 A kutatók szerint mintegy 60 betegség köthető az alkoholhoz.
A kutatók szerint mintegy 60 betegség köthető az alkoholhoz.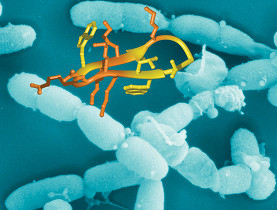 Az antibiotikumokkal kapcsolatos kezdeti lelkesedés után hamar kiderült, hogy gátlástalan használatukból komoly bajok származhatnak, mert ellenálló baktériumtörzsek alakulnak ki.
Az antibiotikumokkal kapcsolatos kezdeti lelkesedés után hamar kiderült, hogy gátlástalan használatukból komoly bajok származhatnak, mert ellenálló baktériumtörzsek alakulnak ki. negatív megítélése. Még ha az ellenük irányuló támadások tudományosan nem mindig megalapozottak is, az sajnos kétségtelenül igaz, hogy az antibiotikumok tömeges léptékű - és az esetek nagy hányadában indokolatlan, illetve nyakló nélküli - használata komoly veszélyeket zúdított az emberiségre.
negatív megítélése. Még ha az ellenük irányuló támadások tudományosan nem mindig megalapozottak is, az sajnos kétségtelenül igaz, hogy az antibiotikumok tömeges léptékű - és az esetek nagy hányadában indokolatlan, illetve nyakló nélküli - használata komoly veszélyeket zúdított az emberiségre. Új elmélet látott napvilágot a rák keletkezéséről, amely, noha ijesztően hangzik, mégis optimizmusra ad okot.
Új elmélet látott napvilágot a rák keletkezéséről, amely, noha ijesztően hangzik, mégis optimizmusra ad okot. A daganatos betegségek hatékonyabb gyógyításához és egyes fertőző betegségek legyőzéséhez is hozzájárulhatnak azok a kutatások, amelyeket Vértessy Beáta, az MTA Szegedi Biológiai Központ Enzimológiai Intézetének igazgatóhelyettese és kutatócsoportja végez.
A daganatos betegségek hatékonyabb gyógyításához és egyes fertőző betegségek legyőzéséhez is hozzájárulhatnak azok a kutatások, amelyeket Vértessy Beáta, az MTA Szegedi Biológiai Központ Enzimológiai Intézetének igazgatóhelyettese és kutatócsoportja végez.