viszketés
| ||||||||
|
Nem találós kérdés, bár talányos a téma: a viszketés. Sokan szenvednek tőle, és olyan intenzív kínokat képes okozni, melyek akadályozzák a nappali nyugalmat, a munkavégzést, az alvást, minden köznapi cselekvést. Bár ősi jelenségként tartják számon, az orvostudomány még ma sem fejtette meg valamennyi titkát. Mitől viszketünk? A kérdést – első körben – egy bőrgyógyásznak szántam, hiszen az tűnt a legkézenfekvőbbnek, merthogy a bőrünk viszket. Kádár László bőrgyógyász -kozmetológus szakorvos azonban gyorsan lehűtötte érdeklődésemet, mondván: „ez rendkívül bonyolult kérdés, és nem is csak a bőrgyógyász kompetenciája”. Rendkívül kellemetlen panaszItt indult el az a hólabda, amely a belgyógyásztól az anaszteziológuson át az ideggyógyászig, a pszichológustól az onkológusig lavinává terebélyesedett. Mert a viszketés témája sokszereplős az orvostudományban. Mit sikerült megtudnom? Abban valamennyi szakorvos véleménye egyezik, hogy rendkívül kellemetlen panaszról van szó, amely általában a bőrön jelentkezik, de ez sincs mindig így, hiszen bizonyos nyálkahártya gyulladásos esetekben viszkethet a torok és a garat is belülről. Az meg aztán egyáltalán nem biztos, hogy a bőrön jelentkező tünetek valóban bőrgyógyászati betegséget jelentenek. Akkor hát mitől viszketünk? A közönséges rovarcsípéstől a bőr kiszáradásán keresztül a bárányhimlőig és pikkelysömörig, a gombás betegségekig, ekcémáig és allergiáig sokféle ok lehet, de viszketéssel járhatnak különféle belgyógyászati kórok, mint a cukorbetegség, a máj, a vese betegségei, pajzsmirigyfunkció-zavarok, gyógyíthatatlan daganatos kórok és pszichés zavarok is, valamint nemi betegségek. Ördögi körBármi váltja ki az elviselhetetlen érzést, a viszketés vakarásra ösztönöz. És bár a vakarás nyomán 30-40 másodpercig megkönnyebbül a páciens – mert e rövid időre kikapcsol az agyunkat értesítő idegpálya – utána fokozott intenzitással jelentkezik a fájó, maró érzés, a viszketés még erőteljesebb lesz. Vagyis „ördögi kör” alakul ki, mert minél jobban vakarjuk a bőrt, annál jobban viszket, és még különféle bőrirritációk is kialakulhatnak. Mit lehet mégis tenni? Ha a bőrön szemmel látható jelek mutatkoznak – kiütések, foltok –, akkor első menetben mégis a bőrgyógyászhoz tanácsos fordulni; amennyiben nem bőrbetegség okozza a viszketést, további vizsgálatokra küldi a pácienst. A viszketés belgyógyászati okainak kiderítése alapos kivizsgálást igényel. Az egyszerű, banális, hétköznapi panasz olykor súlyos belső szervi problémákra utal. A fájdalomérzet egy fajtájaA kezelés eredményessége az okok feltárásának függvénye. Értelemszerűen kétféle lehet: tüneti vagy oki. Vagyis az egyszerű gyulladáscsökkentő kenőcsöktől, a hűsítő, fájdalomenyhítő készítményekig, nyugtató szerekig, az antihisztaminos szerektől a szteroidokig többféle lehetőség adódik, de végleges gyógyulást csak az okok feltárása és azok megszüntetése hozhat. Nem véletlen, hogy a betegeket és orvosokat egyaránt próbára tevő jelenség a kutatók számára is izgalmas feladat. Annál is inkább, mert egyre több embert érint. Egy felmérés szerint a betegek 8 százaléka krónikus, visszatérő viszketés miatt fordul háziorvosához. A mai álláspont szerint a bőrben a hámréteg és a kötőszövet határán végződő idegrostok stimulációja okozza a viszketés kínzó érzését, amelyek kapcsolatban állnak a gerincvelőn és az agyalapon keresztül az agykéreggel. A kutatók egy része úgy tartja, hogy a viszketés a fájdalomérzet egyik fajtája. A fájdalmat és viszketést közvetítő idegpályák tanulmányozása újabb gyógyszerek, kifejlesztéséhez nyújthat segítséget. Arról is érkeznek hírek, hogy amerikai kutatók állatkísérletek során felfedezték a viszketés génjét, amely a későbbiekben a célzott kezelések, kidolgozását teheti lehetővé. Európában már működik viszketésambulancia is, ahol enyhítenek a panaszokon. Ami biztos: a viszketés vakarásra ösztönöz, a vakarás, pedig újabb viszkető fájdalmat okoz. Az orvosok mai álláspontja szerint a viszketést – főként, ha nem átmeneti, hanem hosszan tartó – komolyan kell venni, mert mintegy félszáz betegség okozója lehet. Bár önmagában nem számít betegségnek, olyan tünet, amely mindenképpen jelzés értékű.
Forrás: MTI, vital.hu
További cikkeink:
A diabetes mellitus során sokfajta, többnyire nem specifikus bőrjelenség keletkezhet, amelyek olykor megelőzik a betegség egyéb jeleit. Kiváltásukban a betegséggel kapcsolatos szénhidrát- és zsír anyagcsere-zavarok, micro- és macroangiopátiáknak (az erek károsodásának, meszesedésének), neurológiai elváltozásoknak és immunológiai eltéréseknek van szerepe. A bőrtünetek, megjelenése arra utalhat, hogy a belső szervekben is lehetnek kóros elváltozások, tehát indokolttá válik a szemészeti, a vese és az ideggyógyászati vizsgálat. Nagyon fontos hogy a cukorbetegségben szenvedők fokozottabban figyeljenek a bőrön jelentkező legkisebb elváltozásokra is, és az otthoni kezelés helyett minél előbb szakorvoshoz forduljanak. A Necrobiosis lipoidica
I-es és II-es típusú diabetes mellitusban egyaránt felléphet, és a szénhidrát anyagcserezavar mértéke és a bőrtünetek súlyossága között nem mutatható ki párhuzam. Évekkel megelőzheti a diabetes kialakulását, máskor évek óta fennálló diabetes talaján keletkezik. Általában nőknél, a 30 éves korosztálynál jelentkezik. A lábszár elülső felszínén tűnik fel egy vagy több fénylő felszínű, éles, livid (hamuszínű, kékes), értágulatokat tartalmazó szélű, közepén sárgásbarna, kissé besüppedt folt. Az elváltozás a lábszáron kívül a bokákon, combokon is jelentkezhet. A tünetek lassan a szélek felé növekedhetnek. Legtöbbször panaszt nem okoz, de fájdalom, viszketés, érzészavar is kísérheti. Az esetek kb. egyharmadában a sérülést követően, kifekélyesedik, mely azután nagyon lassan és nehezen gyógyul, ezért nagyon fontos ezen, területek mechanikai védelme. Egyéb bőrtünetek
ÉrszövődményekSokszor figyelhető meg cukorbetegeken az acralis erythema, mely a kezeken és vagy a lábakon jelentkező bőrpír, mely a diabeteses kisér szűkületet, elzáródást kompenzáló vérbőség. Rubeosis diabetica esetén fiatal cukorbetegek enyhén sárgás bőre gyakran sajátságos vöröses arcszínt mutat. A rubeosis oka valószínűleg a bőr hajszálereinek csökkentebb tónusában keresendő. Ez az elszíneződés a diabetes mellitus kezelése kapcsán javul. Ha a cukorbetegséghez társuló érszűkületet érsebészeti beavatkozással vagy értágítással már nem lehet korrigálni, akkor alakul ki az acralis száraz gangréna, mely esetében általában először a lábujj, majd a lábfej, súlyosabb esetben később a lábszár és a comb erei elzáródnak, az érintett ér vérellátási területén a bőr és az alatta lévő szövetek elhalnak. A cukorbetegeknél kialakuló gangréna - fokozott fertőzéshajlam miatt - gyakran nedves formában lép fel. Sajnos ilyen esetben az elhalt ujjat, vagy végtagot amputálni kell. Diabeteses neuropátia szövődményeiA cukorbetegség által kiváltott neuropátia érzéscsökkenést, súlyosabb esetben érzéskiesést okoz. Mivel a beteg nem érzi a fájdalmat, nehezebben veszi észre a kis bőrsérüléseket. A legkisebb elváltozásokat is komolyan kell venni, mert csak így lehet megfelelő orvosi segítséggel eredményesen megelőzni a nagyobb bajokat. A malum perforans pedis, talpon kialakuló fájdalmatlan, trophicus fekélyt jelenti. A tünetek a talp nyomáspontjainak megfelelően lépnek fel hyperkeratotikus gyűrűvel övezett csontig hatoló mély fekélyek formájában, esetlegesen csontelváltozásokkal. Összetett szövődményekBullosis diabetica esetén leggyakrabban a lábfejen és lábszáron, ritkábban a kezeken ép bőrön jelennek meg 0,5-2 cm nagyságú tiszta bennékű hólyagok. A hólyagok fellépését trauma vagy fertőzés előzi meg. Általában 2-5 hét alatt spontán gyógyulnak, azonban recidívára hajlamosak. A betegek több mint felénél vascularis és neurológiai szövődményeket lehet kimutatni. Súlyos, régóta fennálló cukorbetegség esetén jelentkezik a diabeteses láb, melyelnevezés összetett problémát jelöl. Ilyen esetben renyhe gyógyhajlamot mutató többszörös, nekrotikus fekélyek alakulnak ki a talpon, lábszárakon. Ilyen lábakon az ismétlődő gyulladások, orbáncok nehezen kivédhetők, mely miatt következményes nyirokkeringési zavar alakul ki. A lábfejen a köröm alatt megjelenő vérzések arra hívják fel a figyelmet, hogy a láb erei kórosan magas nyomásnak vannak kitéve, ami azonnali kezelésre szorul, és szükségessé teszi a gyógycipő viselését.
Forrás: A teljes cikk a WebBeteg.hu oldalon.
További cikkeink: Kalcium töktermék porral oligoszachariddal és vitaminokkal
A betegség a bőr pikkelyes és gyakran viszkető foltjaként manifesztálódik. A krónikus és kiújulásra hajlamos betegség oka az, hogy a bőrsejtek korlátozás nélkül osztódnak, mivel a bőr mélyebb rétegeiben új vérerek alakulnak ki. A testfelület bármely részén megjelenhetnek az elváltozások és nemcsak a bőrön, de a körmökön, sőt, ritkán még a nyálkahártyákon is. Szerencsére nem fertőző, de jelenleg még gyógyíthatatlan betegségről van szó, a kezelések során csak tünetmentességet tudnak az orvosok elérni. A betegségben fontos szerepe van a „psoriasin” fehérjének (S100A7), amely a psoriasissal érintett bőrben bőségesen van jelen, míg a normál, egészséges bőrben nagyon ritkán fordul elő. Ugyanerről az S100A7 proteinről feltételezik a tudósok azt, hogy az emlőrák kifejlődésének egyik faktora. A svéd kutatói teamnek, amelyet Dr. Charlotta Enerbäck egyetemi docens vezetett, tenyésztett bőrsejtek segítségével sikerült szemléltetnie a psoriasin protein, az oxigén szabadgyökök és a vaszkuláris endotél (vérér belhám) növekedési faktorok (VEGF) közötti interakciót, amely szignifikánsan megnövekedett sejtosztódáshoz és új vérerek növekedéséhez (angiogenezis) vezet. Amikor a kutatók blokkolták a psoriasin fehérje képződését, a VEGF expressziója is csökkent. Eredményeikről, melyek a pikkelysömör betegség hatékony kezelésének nyithatnak új utakat, a Springer kiadó egyik szaklapjában, az „Emlőrák Kutatás és Kezelés” c. folyóiratban számoltak be. „Meg akarjuk vizsgálni a psoriasin fehérje terápiás célpont potenciálját. Úgy véljük, hogy a psoriasin (S100A7) gátlásával csökkenthetjük az érképződést és ez által a pikkelysömör betegség intenzitásának és kiterjedésének a proliferációját is.” – mondja a professzor asszony. Korábbi egérkísérletek igazolták, hogy az angiogenezis gátlók nemcsak a neovaszkularizációt (új ér képződését), de a gyulladást és a többlet sejtosztódást is mérsékelték. A VEGF növekedési faktor gátlásának a megkísérlése nem szándékozott mellékhatásokat eredményezett, mivel a normál szövetben is létezik, ahol részt vesz a sebgyógyulás folyamatában. „Mivel a psoriasin protein specifikusan csak a megbetegedett pikkelysömörös bőrben expresszálódik, azt várjuk, hogy az ennek meggátlását célzó ágensek kifejezetten szelektívek és hatékonyak lesznek a betegség ellen és a mellékhatások jelentkezésének a kockázata minimális lesz.” – magyarázza Dr. Enerbäck. Jelenleg a D-vitaminnal és kortizonokkal történő palliatív (tüneteket enyhítő) kezeléseket, illetve a könnyű és alacsony dózisú kemoterápiát alkalmazzák a pikkelysömör terápiájában. A gyógyszerpiacon nemrég jelentek meg egyes „biológiai”, antitest-alapú gyógyszerek, azonban ezek rendkívül drágák és egyáltalán nem mentesek a mellékhatásoktól.
Forrás: diagnozis.hu
További cikkeink:
|
||||||||
|
|
||||||||




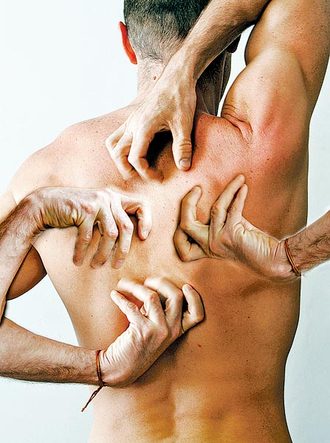 A kínzó panasz oka: ismeretlen. Szinte az őrületbe kergeti, akit elér. Márpedig gyakorló orvosok szerint életében legalább egyszer mindenki megtapasztalja valamilyen formában. Hogy miről van szó?
A kínzó panasz oka: ismeretlen. Szinte az őrületbe kergeti, akit elér. Márpedig gyakorló orvosok szerint életében legalább egyszer mindenki megtapasztalja valamilyen formában. Hogy miről van szó? A cukorbetegség a szénhidrát-anyagcsere összetett zavara, amely kezeletlenül az egész szervezetre kiterjedő következményekkel, szövődményekkel járhat.
A cukorbetegség a szénhidrát-anyagcsere összetett zavara, amely kezeletlenül az egész szervezetre kiterjedő következményekkel, szövődményekkel járhat. A Necrobiosis lipoidica a cukorbetegek specifikuma, bár a cukorbetegek csak 0,3%-ában fordul elő. Necrobiosis lipoidicánál a betegek 60%-ában lehet diabetes mellitust kimutatni, 20%-ában csökkent glukóztoleranciát, vagy cukorbetegséget a családban.
A Necrobiosis lipoidica a cukorbetegek specifikuma, bár a cukorbetegek csak 0,3%-ában fordul elő. Necrobiosis lipoidicánál a betegek 60%-ában lehet diabetes mellitust kimutatni, 20%-ában csökkent glukóztoleranciát, vagy cukorbetegséget a családban. Svédországban kb. 300.000 ember szenved a psoriasis, magyarul pikkelysömör elnevezésű kórképben, melyet igen nehéz kezelni.
Svédországban kb. 300.000 ember szenved a psoriasis, magyarul pikkelysömör elnevezésű kórképben, melyet igen nehéz kezelni.